El Paludismo ó Malaria
El paludismo, o malaria, es una enfermedad potencialmente mortal
causada por parásitos que se transmiten al ser humano por la picadura de
mosquitos infectados.
En 2013, el paludismo causó cerca de 584 000 muertes (con un margen de incertidumbre que oscila entre 367 000 y 755 000), sobre todo en niños africanos.
El paludismo es prevenible y curable.
Gracias al aumento de las medidas de prevención y control la carga de la enfermedad se está reduciendo notablemente en muchos lugares.
Los viajeros no inmunes procedentes de zonas sin paludismo que contraen la infección son muy vulnerables a la enfermedad.
En 2013, el paludismo causó cerca de 584 000 muertes (con un margen de incertidumbre que oscila entre 367 000 y 755 000), sobre todo en niños africanos.
El paludismo es prevenible y curable.
Gracias al aumento de las medidas de prevención y control la carga de la enfermedad se está reduciendo notablemente en muchos lugares.
Los viajeros no inmunes procedentes de zonas sin paludismo que contraen la infección son muy vulnerables a la enfermedad.
Según las últimas estimaciones, en 2013 se produjeron 198
millones de casos de paludismo (con un margen de incertidumbre que
oscila entre 124 millones y 283 millones) que ocasionaron la muerte de
unas 584 000 personas (con un margen de incertidumbre que oscila entre
367 000 y 755 000). La tasa de mortalidad por malaria se ha reducido en
más de un 47% desde el año 2000 a nivel mundial, y en un 54% en la
Región de África de la OMS.
La mayoría de las muertes se producen entre niños que viven en
África, donde cada minuto muere un niño a causa del paludismo. En
África, la tasa de mortalidad por paludismo en niños se ha reducido
desde 2000 en un porcentaje estimado del 58%.
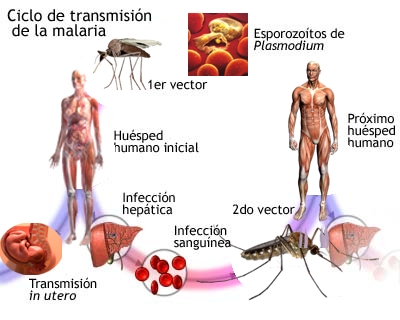
El paludismo es causado por parásitos del género Plasmodium que se transmiten al ser humano por la picadura de mosquitos infectados del género Anopheles, los llamados vectores del paludismo, que pican sobre todo entre el anochecer y el amanecer.
Hay cuatro tipos de paludismo humano:
- Por Plasmodium falciparum;
- Por Plasmodium vivax;
- Por Plasmodium malariae;
- Por Plasmodium ovale.
Los más frecuentes son el paludismo por P. falciparum y por P. vivax, y el más mortal el paludismo por P. falciparum.
En los últimos años también ha habido algunos casos humanos por P. knowlesi, un parásito del mono que aparece en zonas boscosas de Asia Sudoriental.
Transmisión
El paludismo se transmite exclusivamente por la picadura de mosquitos del género Anopheles.
La intensidad de la transmisión depende de factores relacionados con el
parásito, el vector, el huésped humano y el medio ambiente.
En el mundo hay unas 20 especies diferentes de Anopheles
que tienen importancia local. Todos las especies importantes como
vector pican por la noche. Estos mosquitos se crían en agua dulce de
poca profundidad (charcos, campos de arroz o huellas de animales). La
transmisión es más intensa en lugares donde los vectores tienen una vida
relativamente larga que permite que el parásito tenga tiempo para
completar su desarrollo en el interior del mosquito, y cuando el vector
prefiere picar al ser humano antes que a otros animales. Por ejemplo, la
larga vida y la fuerte preferencia por los humanos que presentan las
especies que actúan como vector en África son la causa de que más del
90% de las muertes por paludismo se registren en ese continente.
La transmisión también depende de condiciones climáticas que
pueden modificar el número y la supervivencia de los mosquitos, como el
régimen de lluvias, la temperatura y la humedad. En muchos lugares la
transmisión es estacional, alcanzando su máxima intensidad durante la
estación lluviosa e inmediatamente después. Se pueden producir epidemias
de paludismo cuando el clima y otras condiciones favorecen súbitamente
la transmisión en zonas donde la población tiene escasa o nula
inmunidad, o cuando personas con escasa inmunidad se desplazan a zonas
con transmisión intensa, como ocurre con los refugiados o los
trabajadores migrantes.
La inmunidad humana es otro factor importante, especialmente
entre los adultos residentes en zonas que reúnen condiciones de
transmisión moderada a intensa. La inmunidad se desarrolla a lo largo de
años de exposición y, a pesar de que nunca proporciona una protección
completa, reduce el riesgo de que la infección cause enfermedad grave.
Es por ello que la mayoría de las muertes registradas en África
corresponden a niños pequeños, mientras que en zonas con menos
transmisión y menor inmunidad se encuentran en riesgo todos los grupos
de edad.
Síntomas
El paludismo es una enfermedad febril aguda. Los síntomas
aparecen a los 7 días o más (generalmente entre los 10 y los 15 días) de
la picadura del mosquito infectivo. Puede resultar difícil reconocer el
origen palúdico de los primeros síntomas (fiebre, dolor de cabeza,
escalofríos y vómitos). Si no se trata en las primeras 24 horas, el
paludismo por P. falciparum puede agravarse, llevando a menudo a
la muerte. Los niños de zonas endémicas con enfermedad grave suelen
manifestar una o más de las siguientes presentaciones sindrómicas:
anemia grave, sufrimiento respiratorio relacionado con la acidosis
metabólica o paludismo cerebral. En el adulto también es frecuente la
afectación multiorgánica. En las zonas donde el paludismo es endémico,
las personas pueden adquirir una inmunidad parcial, lo que posibilita la
aparición de infecciones asintomáticas.
En los casos de paludismo por P. vivax o P. ovale
pueden producirse recidivas clínicas semanas o meses después de la
infección inicial, aunque el paciente haya abandonado la zona palúdica.
Estos nuevos episodios se deben a presencia de formas hepáticas
"durmientes" del parásito (inexistentes en el caso de P. falciparum y P. malariae), y para lograr la curación completa es obligatorio un tratamiento especial dirigido contra esas formas hepáticas.
Prevención
La lucha antivectorial es el medio principal de reducir la
transmisión del paludismo en la comunidad. Se trata de la única
intervención que puede reducir la transmisión de niveles muy elevados a
niveles cercanos a cero. A nivel individual, la protección personal
contra las picaduras de los mosquitos es la primera línea de defensa en
la prevención del paludismo.
Hay dos formas de control de los vectores que son eficaces en circunstancias muy diversas:
Los mosquiteros tratados con insecticidas
Los mosquiteros tratados con insecticidas de acción prolongada
son los preferidos en los programas de distribución de salud pública.
La OMS recomienda la cobertura de todas las personas en riesgo; y en la
mayoría de los lugares, la forma más rentable de conseguirla consiste en
suministrar mosquiteros tratados con insecticidas de acción prolongada,
de modo que todos los residentes en zonas con gran transmisión duerman
cada noche bajo esos mosquiteros.
Fumigación de interiores con insecticidas de acción residual
La fumigación de interiores con insecticidas de acción
residual (FIAR) es una intervención potente para reducir rápidamente la
transmisión del paludismo. Sus posibilidades máximas se materializan
cuando se fumiga al menos el 80% de las casas de las zonas
destinatarias. La FIAR es eficaz durante 3 a 6 meses, dependiendo del
insecticida utilizado y del tipo de superficie fumigada. En algunos
casos puede ser eficaz durante 9 a 12 meses. Se están desarrollando
formas de insecticidas para la FIAR con una acción más prolongada, y
nuevas clases de insecticidas para ser utilizadas en los programas de
FIAR.
Los antipalúdicos también se pueden utilizar en la prevención
de la enfermedad. En los viajeros, el paludismo se puede prevenir
mediante quimioprofilaxis, que suprime la fase hemática de la infección,
previniendo así la enfermedad. Además, en embarazadas residentes en
zonas donde la transmisión es elevada, la OMS recomienda el tratamiento
profiláctico intermitente con sulfadoxina-pirimetamina en cada consulta
prenatal programada a partir del primer trimestre. Asimismo, en
lactantes residentes en zonas de África donde la transmisión es elevada,
se recomienda administrar tres dosis de tratamiento profiláctico
intermitente con sulfadoxina-pirimetamina junto con las vacunaciones
sistemáticas.
En 2012, la OMS recomendó la quimioprofilaxis estacional del
paludismo como estrategia adicional de prevención de la enfermedad en
zonas del Sahel. La estrategia consiste en la administración de tandas
terapéuticas mensuales con amodiaquina y sulfadoxina-pirimetamina a
todos los menores de 5 años durante la estación de máxima transmisión.
Vacunas contra el paludismo
Actualmente, no hay ninguna vacuna autorizada contra el
paludismo u otro parásito humano alguno. La investigación sobre una
vacuna contra el paludismo por P. falciparum, conocida como
RTS,S/AS01, está muy avanzada. En este momento, la vacuna es objeto de
evaluación mediante un gran ensayo clínico que se lleva a cabo en siete
países africanos y se ha presentado a la Agencia Europea para la
Evaluación de Medicamentos para una revisión regulatoria. La OMS
recomendará su uso en función de los resultados finales obtenidos en los
ensayos clínicos. Se prevé que la OMS formule una recomendación acerca
de si la vacuna debe incluirse entre los medios de lucha antipalúdica a
finales de 2015.
Con motivo del Día Mundial del Paludismo 2015, la Organización
Mundial de la Salud pide un compromiso de alto nivel para lograr un
mundo sin paludismo. El tema, establecido por la Alianza Hacer
Retroceder el Paludismo, es “Invertir en el futuro. Vencer el paludismo”
y refleja los ambiciosos objetivos y metas definidos en un proyecto de
estrategia para después de 2015 que se presentará en mayo a la Asamblea
de la Salud.
El objetivo de la nueva estrategia consiste en reducir los
casos de paludismo y las muertes por esta causa en un 90% para 2030, en
comparación con las cifras actuales. En el último decenio cuatro países
han conseguido la certificación de que están libres de paludismo, y la
estrategia para después de 2015 fija el objetivo de eliminar la
enfermedad en otros 35 países para 2030.
http://www.who.int/mediacentre/factsheets/fs094/es/





No hay comentarios:
Publicar un comentario